Le point sur le trouble développemental de la coordination
Qu'est-ce que le trouble développemental de la coordination (TDC)?
Au-delà d’une simple maladresse, la personne qui présente un trouble développemental de la coordination aura des difficultés significatives dans son quotidien, tant à la maison, à l’école que dans la société. Cependant, ce trouble est encore méconnu des parents, des enseignants et des professionnels en milieu scolaire et, parfois même, du domaine médical. Ce dossier vous permettra de vous familiariser avec ce trouble et ses caractéristiques. De plus, vous y trouverez des conseils concrets afin d’améliorer le quotidien des gens ayant un trouble développemental de la coordination.
Avant de décrire plus en détail le trouble développemental de la coordination, il est important de faire un bref rappel historique.

Mieux connu sous le nom de dyspraxie, depuis la réunion de l’EACD en 1994, le terme de dyspraxie motrice a été délaissé au profit du terme TAC (trouble d’acquisition de la coordination). Cependant, il n’existe pas de consensus dans la littérature entre la dyspraxie et le TAC. Toutefois, depuis juin 2015, la communauté internationale a accepté la nouvelle terminologie proposée par le DSM-V. La dénomination « trouble développemental de la coordination » (TDC) est désormais utilisée au lieu du terme TAC.
Définition
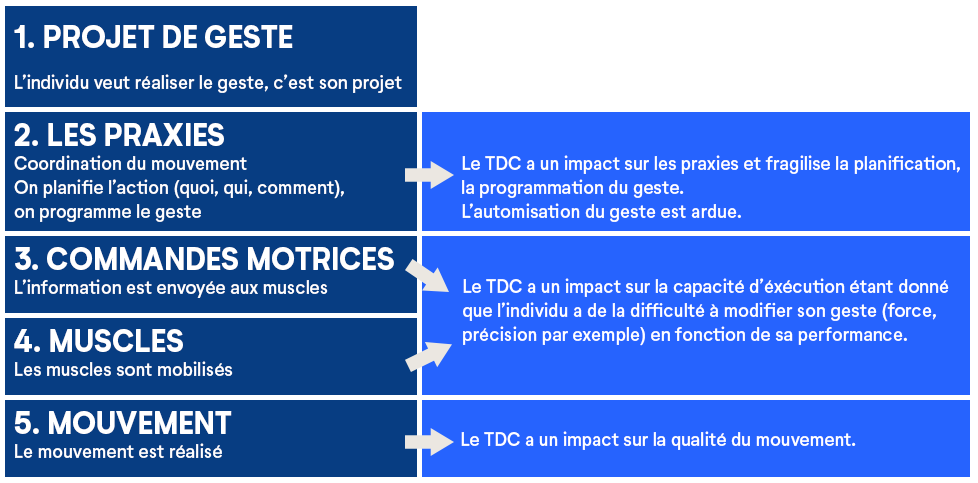
Le trouble développemental de la coordination (TDC) est caractérisé par des difficultés importantes à planifier, à organiser et à automatiser les gestes moteurs pour réaliser une action. Ces difficultés interfèrent beaucoup avec l’accomplissement des activités de la vie quotidienne, de la réussite scolaire, des loisirs ou encore du travail. Le TDC peut se présenter seul OU être associé à d’autres conditions. De plus, les manifestations peuvent varier d’une personne à l’autre.
Dans la majorité des cas, l’individu ayant un TDC présente des difficultés à planifier, à organiser et à automatiser les gestes moteurs tant ceux concernant la motricité fine que ceux concernant la motricité globale. La personne ayant un TDC est capable d’apprendre, c’est l’automatisation du geste qui est ardue. Par contre, chez certains enfants, les difficultés vont se retrouver principalement dans une des sphères du développement moteur, soit des troubles de motricité globale (mouvements impliquant tout le corps) ou de motricité fine (mouvements des mains). Il peut donc être difficile pour l’individu de planifier une activité motrice, d’organiser une séquence de mouvements, d’exécuter un geste coordonné et d’ajuster un mouvement en fonction des résultats obtenus ou lorsque les exigences changent.
Impact du TDC lorsqu’on produit un geste
Le trouble développemental de la coordination touche entre 5 à 6 % des enfants d’âge scolaire, ce qui représenterait environ un à deux enfants par classe. Comme le TDC est encore méconnu, plusieurs enfants qui en sont atteints ne sont pas identifiés.
Voici une liste non exhaustive des caractéristiques les plus souvent observées chez l’individu ayant un TDC.
Pour obtenir une liste plus détaillée des manifestations de ce trouble, vous pouvez consulter ce lien : Canchild Center for disability Research of McMaster University. Les individus ayant un TDC développent de nombreux atouts malgré la fatigabilité souvent observée chez cette population. On retrouve notamment souvent un attrait important pour l’imagination, pour l’oral (raconter des histoires). Toutefois, avec ce type de profil, il ressort une fragilité de l’estime de soi.
À la maison
- L’individu peut avoir de la difficulté à faire les tâches du quotidien comme s’habiller, se brosser les dents, se moucher, se peigner les cheveux, attacher ses souliers, etc.
- Il se peut que l’enfant préfère manger avec ses mains, et ce, même s’il est capable d’utiliser les ustensiles.
Dans diverses activités de loisirs et dans les sports
- L’enfant peut avoir de la difficulté à apprendre une nouvelle activité qui a une composante motrice. Il peut avoir besoin de beaucoup d’entraînement, de répétitions et de comprendre la tâche une étape à la fois afin de la maîtriser.
- L’enfant peut avoir de la difficulté à apprendre à faire du vélo, à patiner, à nager, à sauter à la corde à danser ou même à se balancer.
À l’école
- L’enfant peut avoir de la difficulté avec sa calligraphie. Ses cahiers peuvent également être brouillons. Il peut être difficile pour l’enfant d’utiliser les différents outils scolaires qui sollicitent la motricité fine (ciseau, règle, gomme à effacer, compas).
- L’enfant a souvent besoin de l’aide de l’adulte.
- L’enfant peut avoir de la difficulté à organiser son pupitre, son casier et ses cahiers.
- L’enfant peut avoir un rythme de travail plus lent que ses pairs.
En général
- L’enfant peut être maladroit. Il peut trébucher sans raison apparente et il peut faire tomber des objets.
- L’enfant est souvent très fatigué à la fin de la journée.
- L’enfant tentera d’éviter les tâches motrices, avoir tendance à s’isoler. Il peut avoir un mode de vie sédentaire.
- Lorsque l’enfant a acquis les compétences pour accomplir une tâche motrice, l’exécution des mouvements peut demeurer lente, maladroite et moins précise comparativement à ses pairs.
Voici les critères diagnostiques (DSM-V 315.4)
A. L’acquisition ou l’exécution de bonnes compétences de coordination motrice sont nettement inférieures au niveau attendu pour l’âge chronologique du sujet compte tenu des opportunités d’apprendre et d’utiliser ces compétences. Il en ressort donc un retard significatif dans l’acquisition de ces compétences par rapport aux enfants du même âge.
Les difficultés se traduisent par :
- de la maladresse (par exemple : laisser tomber ou heurter des objets), la lenteur (qui se manifeste dans la réalisation et également dans la planification des gestes);
- de l’imprécision dans la réalisation de tâches motrices (par exemple : attraper un objet, utiliser des ciseaux ou des ustensiles, écrire à la main, faire du vélo ou participer à des sports).
B. Les déficiences des compétences motrices du critère A interfèrent de façon importante et persistante avec les activités de la vie quotidienne correspondant à l’âge chronologique (par exemple : les soins et l’hygiène personnels) et ont un impact sur les performances universitaires/scolaires ou les activités préprofessionnelles et professionnelles, les loisirs et les jeux.
C. Le début des symptômes date de la période développementale précoce.
D. Les déficiences des compétences motrices ne sont pas mieux expliquées par un handicap intellectuel (un trouble du développement intellectuel) ou une déficience visuelle et ne sont pas imputables à une affection neurologique motrice (par exemple :une infirmité motrice cérébrale, une dystrophie musculaire, une maladie dégénérative).
Bien que les difficultés motrices soient observables dès le jeune âge de l’enfant, il est fortement recommandé d’attendre l’âge de 5 ans pour faire l’évaluation et le diagnostic du TDC. L’âge d’acquisition des diverses compétences motrices varie beaucoup en fonction de la pratique quotidienne. De plus, avec l’entrée à l’école, d’autres difficultés motrices peuvent se manifester et ainsi consolider le diagnostic. Toutefois, une intervention précoce chez les enfants présentant des difficultés avec ou sans diagnostic est reconnue comme efficace.
Critères d’exclusion selon le DSM-V :
1. Le TDC ne peut pas être attribué si une personne présente des difficultés dans son quotidien, mais sans avoir de difficulté motrice significative. Il est alors important de poursuivre l’évaluation afin de comprendre la cause des difficultés.
2. Si une personne présente des difficultés motrices importantes, mais sans impact sur son quotidien, un diagnostic de TDC ne peut pas être retenu.
3. Si les difficultés motrices sont expliquées par une déficience intellectuelle ou une déficience visuelle ou qu’elles sont attribuables à une condition neurologique qui touche le mouvement, un diagnostic de TDC ne peut être retenu.
Les causes du TDC
Le trouble développemental de la coordination est un trouble neurologique. Plusieurs recherches sont en cours afin de mieux comprendre les parties du cerveau impliquées et les causes du trouble. Toutefois, le monde scientifique n’a pas trouvé de consensus actuellement sur l’origine des anomalies cérébrales. Les recherches se poursuivent en ce sens pour nous renseigner sur le sujet.
Les troubles associés et concomitances
Le TDC peut être associé à d’autres troubles. Les plus communs sont :
- le trouble de déficit de l’attention avec ou sans hyperactivité (TDAH) (dans près de 50 % des cas);
- divers troubles d’apprentissage comme la dyslexie (dans près de 50 % des cas);
- les troubles du langage et de la parole.
De plus, le TDC peut avoir un impact important sur la qualité de vie :

Qui peut identifier le trouble développemental de la coordination?
Si des difficultés sont rencontrées au quotidien, il convient de rencontrer un médecin ou un neuropsychologue pour entamer le processus d’évaluation.
Schéma d’un parcours typique illustrant le processus d’évaluation

*L’évaluation est effectuée par un professionnel de la réadaptation, l’ergothérapeute. Celui-ci est le spécialiste du développement de l’enfant et de l’analyse de l’activité. C’est donc par ces deux expertises qu’il peut aider chaque individu à améliorer son rendement occupationnel dans les activités quotidiennes les plus importantes pour lui. Par contre, l’ergothérapeute ne peut pas poser de diagnostic.
**Seuls les médecins et psychologues (ou neuropsychologues) peuvent poser le diagnostic médical ou psychologique d’un TDC. Le conseiller d’orientation et l’infirmière peuvent également évaluer ce trouble s’ils sont habilités par leur ordre professionnel. Il est donc important de faire confirmer ou infirmer le diagnostic par ces professionnels. Le médecin sera également en mesure d’éliminer ou non une autre cause médicale possible des difficultés motrices (tel une infirmité motrice cérébrale ou une dystrophie musculaire).
Finalement, plusieurs éléments influencent le pronostic, comme l’ampleur des difficultés, les diverses interventions en ergothérapie, la personnalité de l’individu, les difficultés associées et les habiletés cognitives. Il est important de mentionner que le stress, la fatigue et la complexité de la tâche peuvent avoir un impact sur la performance de l’individu.
Qui peut se charger de la rééducation?
Le professionnel ayant émis le diagnostic ou celui qui a réalisé l’évaluation vous orientera vers les professionnels de rééducation, où se trouvent les ressources pour recevoir des services. L’approche CO-OP (Cognitive-Orientation to Occupational Performance) est l’approche qui est la plus efficace et celle qui est utilisée en ergothérapie.
Elle comporte 3 étapes :
- Déterminer un but.
- Élaboration d’un plan détaillé.
- L’individu essaie de mettre en action les étapes du plan et vérifie ce qui a fonctionné ou non pour y apporter les modifications nécessaires la prochaine fois.
L’aide apportée par l’ergothérapeute à la personne vise à améliorer son autonomie au quotidien selon les priorités de celle-ci et de sa famille. Par ailleurs, l’ergothérapeute a pour rôle d’aider la personne à s’adapter à son environnement et à graduer la tâche. Ce professionnel en réadaptation outille l’individu ayant un TDC tout en travaillant avec lui à améliorer ses habiletés motrices.
Ce que les parents peuvent faire
Afin de maximiser l’autonomie, il est important d’adapter l’environnement et de simplifier la tâche. Pour se faire, il faut analyser la tâche afin de la fragmenter en étapes et de permettre, à la personne, plusieurs répétitions de la même tâche. Il est essentiel d’écouter la personne ayant un TDC, ses idées et ses stratégies et de débuter par ses besoins et ses objectifs pour s’assurer de sa motivation et de sa persévérance. En général, plus de temps devrait être alloué pour accomplir diverses tâches.
Voici une liste d’exemples concrets pour faciliter le quotidien
À la maison
- Si attacher ses lacets est difficile, utilisez des velcros ou différents types de lacets comme des attaches magnétiques. De plus, essayez diverses méthodes pour apprendre à attacher ses lacets.
- Pour faciliter l’autonomie lors de l’habillage, choisissez des vêtements faciles à mettre et à enlever avec un logo à l’avant (minimiser les boutons et les fermetures éclair). L’utilisation d’une chaise peut être facilitante pour s’asseoir et ainsi augmenter l’équilibre.
- Pour favoriser l’autonomie dans les moments d’hygiène, il est recommandé d’utiliser des lingettes humides au lieu du papier de toilette, une brosse à dents électrique et du savon liquide au lieu d’une barre de savon. De plus, une séquence de pictogrammes peut être installée dans la salle de bain pour détailler en images les étapes à suivre pour aller aux toilettes, se brosser ses dents ou se laver.
- Pour favoriser l’autonomie lors des repas, il peut être aidant de placer un napperon antidérapant sous l’assiette ou le bol, de choisir des assiettes avec un léger rebord ou des bols profonds et d’offrir des verres avec paille intégrée.
Pour les loisirs/sports
- Laissez la personne choisir selon les intérêts, ne lui imposez rien. Le plaisir et la pratique d’une activité physique sont plus importants que la performance. L’apprentissage de la nouvelle activité sera plus facile si elle est faite étape par étape.
À l’école
Si la calligraphie est ardue, il est important de ne pas pénaliser l’enfant pour une mauvaise calligraphie lors des travaux et de ne pas imposer un type de calligraphie. Réduire la quantité d’écriture va également aider. De plus, agrandir les feuilles d’exercices et les interlignes au besoin ou encore écrire à double interligne est une méthode à essayer. La personne peut avoir besoin de plus de temps pour terminer les travaux et les examens. Finalement, l’utilisation d’un ordinateur peut s’avérer très utile. Toutefois, l’utilisation d’un ordinateur nécessite un apprentissage et que l’individu soit à l’aise avec l’outil avant de le transférer directement en milieu scolaire.
- Donner plus de temps à l’enfant pour se préparer (sortir de la classe quelques minutes avant les autres avant la récréation) l’aidera dans les transitions. De plus, avoir un casier seul et en bout de rangée est conseillé.
- Lorsqu’un nouvel outil va être utilisé pour la première fois (ex. : compas), avertissez l’enfant à l’avance et enseignez-le-lui en individuel.
Adulte avec un TDC
L’individu ayant un TDC va devenir un adulte autonome. Il sera en mesure d’accomplir ses rêves et ses passions au quotidien. Cependant, plus d’entraînements et de temps seront nécessaires pour apprendre de nouvelles tâches ayant une composante motrice complexe comme la conduite automobile.
Les formations de l’Institut TA
LA DYSPRAXIE VERBALE ET LE TROUBLE DU DÉVELOPPEMENT DE LA COORDINATION (dyspraxie motrice)
Objectif : comprendre la dyspraxie verbale et motrice, découvrir les prises en charge et obtenir des stratégies concrètes à appliquer au quotidien
Intéressé·e par une autre thématique?
Consultez toutes nos formations disponibles, pour parents ou intervenants, en présentiel, webinaire ou vidéo
Pour aller plus loin
Livres pour enfants
- Les maladresses d’Agnès d’Emmanuelle Jasmin (2015)
- Max est maladroit de D. De Saint Mars (1996)
- Laisse-moi t’expliquer la dyspraxie de Julie Philippon (2015)
Livres pour parents et intervenants
- La Dyspraxie de l’Enfant : vos grandes questions, nos meilleures réponses de France Léger et Pierre Dalcourt (2012)
- Mon cerveau ne m’écoute pas: comprendre et aider l’enfant dyspraxique de Sylvie Breton et France Léger (2007)
- L’enfant dyspraxique: mieux l’aider à la maison et à l’école de Caroline Huron (2011)
- L’enfant dyspraxique et les apprentissages de Michèle Mazeau et Claire Le Lostec (2010)
- Dyspraxie : une approche clinique et pratique d’Evelyne Pannetier (2011)
- Canchild Center for disability Research of McMaster University – Le meilleur site pour trouver toute la documentation. Beaucoup de documents à faire imprimer tant pour avoir des stratégies à la maison qu’à l’école.
- TDC Québec
- Cartable fantastique
- SOS Dyspraxie
- American Psychiatric Association. Manuel diagnostique et statistique des troubles mentaux (DSM-V) (5th ed.). Washington, DC: Collectif Blank, R., Smits-Engelsman, B., Polatajko, H., & Wilson, P.(2012)
- Blank, R., Barnett, A., Cairney, J., Green, D., Kirby, A., Polatajko, H., Rosenblum, S., Smits-Engerlsman, B., Sugden, D., Wilson, P., Vincon, S. International clinical practice recommendations on the definition, diagnosis, assessment, intervention, and psychosocial aspects of developmental coordination disorder Developmental Medicine & Child Neurology (2019), Mar 61(3), 242-285
- CanChild: Developmental Coordination Disorder. About DCD. Retrieved from http://dcd.canchild.ca/en/ (2012)
- Gagnon‐Roy M, Jasmin E, Camden C. Social participation of teenagers and young adults with developmental coordination disorder and strategies that could help them: Results from a scoping review Child Care Health Dev. (2016) 42(6):840-51
- Zwicker, J.G., Missiuna, C., Harris, S.R., Boyd, L.A. Developmental coordination disorder: A review and update, European Journal of Paediatric Neurology (2012) 16, 573-581










.png)


